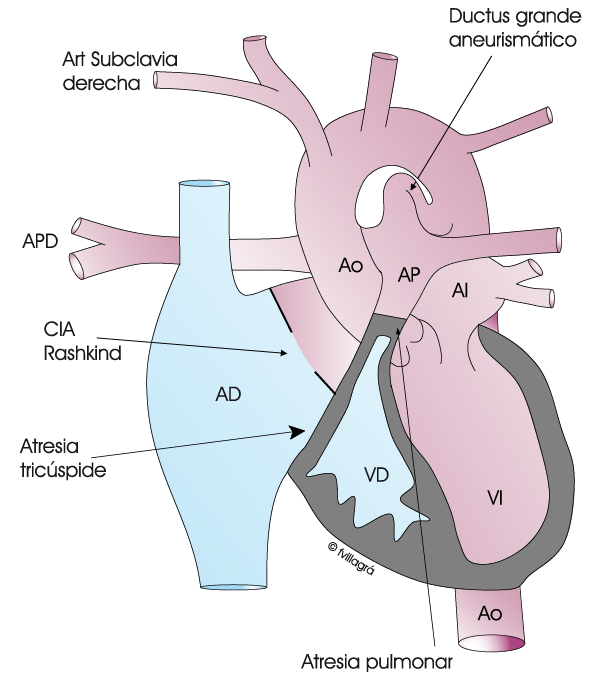
La atresia pulmonar con septo interventricular intacto (APSI) es una cardiopatía congénita poco frecuente en la que no existe válvula pulmonar y, por tanto, no hay salida del ventrículo derecho hacia los pulmones.
Siguiendo el esquema animado superior, la sangre desoxigenada (azul) llega a la aurícula derecha (AD) y trata de pasar al VD a través de la válvula tricúspide, pero como desde el VD no existe salida, la sangre no puede seguir otro camino que a través de la CIA hasta la aurícula izquierda (AI), donde se mezcla con la sangre oxigenada (roja) que viene del pulmón y se vuelve sangre de mezcla (violeta). Esta sangre de mezcla pasa al ventrículo izquierdo, sale por la aorta y en parte se dirige a perfundir todo el cuerpo, dando como resultado cianosis sistémica, y en parte pasa por el ductus, que comunica la arteria aorta con la arteria pulmonar. Gracias a esta derivación, llega flujo de sangre a los pulmones.
En esta cardiopatía congénita la válvula pulmonar no se llega a formar adecuadamente durante el desarrollo fetal, y como resultado, no hay flujo desde el ventrículo derecho (VD) a la arteria pulmonar (AP), pudiendo asociar grados más o menos importantes de hipoplasia de VD y de la válvula tricúspide (la que separa la aurícula derecha del ventrículo derecho), que puede estar afectada tanto en su forma (anatomía) como en su función. La hipoplasia severa del ventrículo derecho ocurre durante el desarrollo fetal, y a veces se acompaña de conexiones fistulosas desde el interior de la cavidad ventricular a las arterias coronarias, conexiones conocidas como sinusoides coronarios. En estos casos, la adecuada perfusión coronaria de ciertas porciones del miocardio (músculo cardiaco) dependerá de que la presión del VD se mantenga elevada, lo que ocurre en un VD que no tiene salida hacia los pulmones. Por lo tanto, cualquier intervención o maniobra que dé salida hacia los pulmones y descomprima el VD (como la apertura de la válvula pulmonar), conduce a una reducción del flujo coronario e isquemia miocárdica, amenazando seriamente la vida de estos pacientes. Todos estos factores van a determinar el tipo de corrección quirúrgica que podamos realizar.
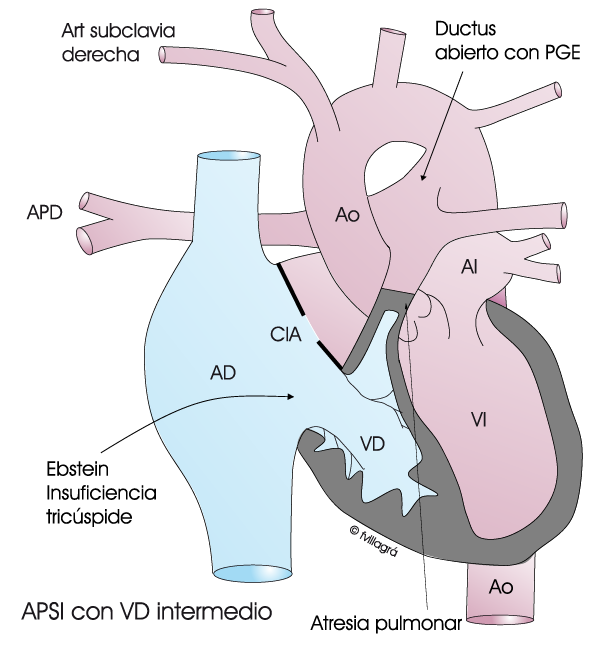
El término “septo intacto” se refiere a que no hay ningún tipo de conexión/agujero entre los dos ventrículos, a diferencia de la AP con CIV. Por lo tanto, es necesario que exista un foramen oval permeable o un defecto interatrial (CIA) para descomprimir la aurícula derecha.
Durante los primeros días de vida, el bebé precisará una fuente de flujo sanguíneo hacia los pulmones para poder oxigenarse, puesto que no dispone de flujo pulmonar procedente del VD. Esto se consigue gracias a que el ductus permanece abierto, ya sea de forma natural o gracias a la administración de prostaglandinas. En aquellos neonatos con circulación coronaria dependiente de los sinusoides y una comunicación interatrial (FOP o CIA) restrictiva, se deberá realizar una atrioseptostomía con balón (Rashkind) para descomprimir la aurícula derecha.
El objetivo del tratamiento es conseguir y asegurar un aporte de flujo pulmonar aprovechando al máximo la participación del ventrículo derecho, incluso aunque sea algo pequeño. Se trata de rehabilitar el VD para lograr una corrección biventricular, con las dos circulaciones, la pulmonar hacia el pulmón (P) y la sistémica hacia todo el cuerpo (C) separadas totalmente. Este tratamiento puede ser percutáneo por cateterismo terapéutico o quirúrgico. Esta situación ideal no siempre es posible, en especial si el ventrículo derecho es realmente pequeño o existen sinusoides coronarios, en cuyo caso la situación es parecida a la del ventrículo único.
Según el tamaño de VD, se pueden describir tres tipos de correcciones de AP SI. Hay que tener en cuenta que estos tipos de correcciones son dinámicas y pueden cambiar en el tiempo de una a otra, dependiendo del crecimiento o no del VD: 1) VD muy hipoplásico, 2) VD de buen tamaño y 3) VD de tamaño intermedio.
1. El VD es completamente inservible por su hipoplasia o pequeñez, o bien porque la atresia pulmonar se asocia a atresia tricúspide. (Ver ventrículo único)
La figura superior derecha muestra un caso de APSI al que se asocia una atresia de la válvula tricúspide. Claramente el VD es hipoplásico e inservible pues sus dos válvulas la pulmonar y tricúspide no existen (están atréticas). En estos casos, que son los más graves, no se puede lograr la corrección biventricular. Será necesario ir a la vía univentricular, con la realización de varias cirugías (al menos 3) para llegar a la derivación cavopulmonar total tipo Fontan, como si de un ventrículo único se tratara.
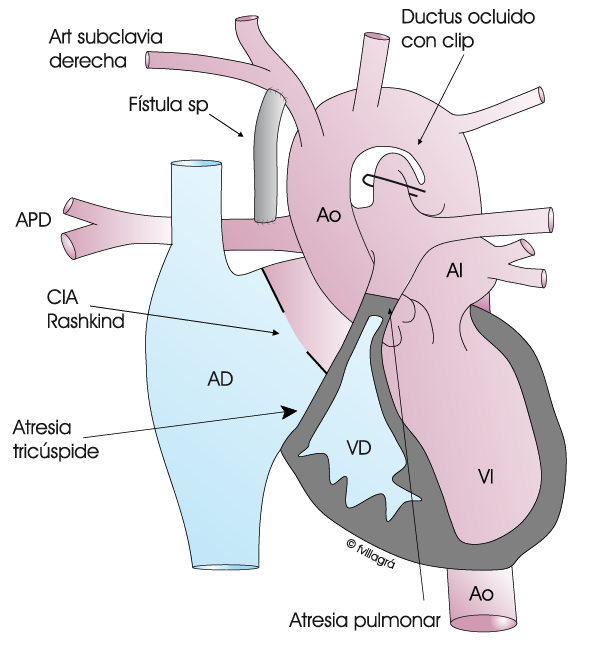
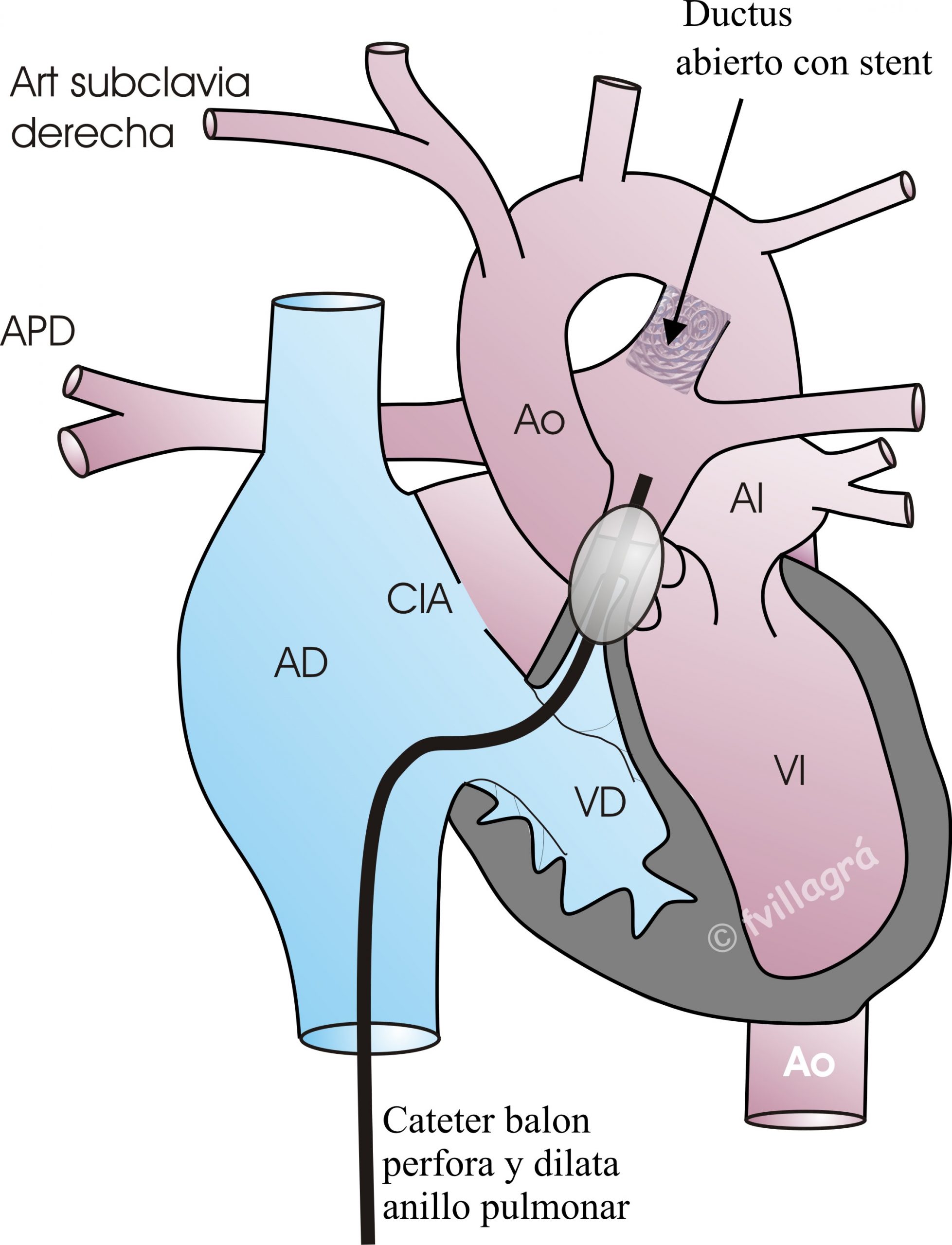
- La primera intervención se realiza en el período neonatal: consiste en mantener un aporte de flujo de sangre a los pulmones constante sin necesidad de administrar prostaglandinas (fármaco intravenoso que obliga a ingreso hospitalaria y que tiene efectos secundarios). Se puede mantener el ductus abierto con un stent mediante cateterismo terapéutico, o bien realizar una fístula mediante el implante de un conducto entre la arteria subclavia y la arteria pulmonar que hará el papel que hacía el ductus, tal como muestra la figura superior central. No merece la pena realizar en estos casos una conexión del VD con la arteria pulmonar, pues el VD no va a crecer, y en el caso de que existan sinusoides coronarios podríamos ocasionar una isquemia miocárdica.
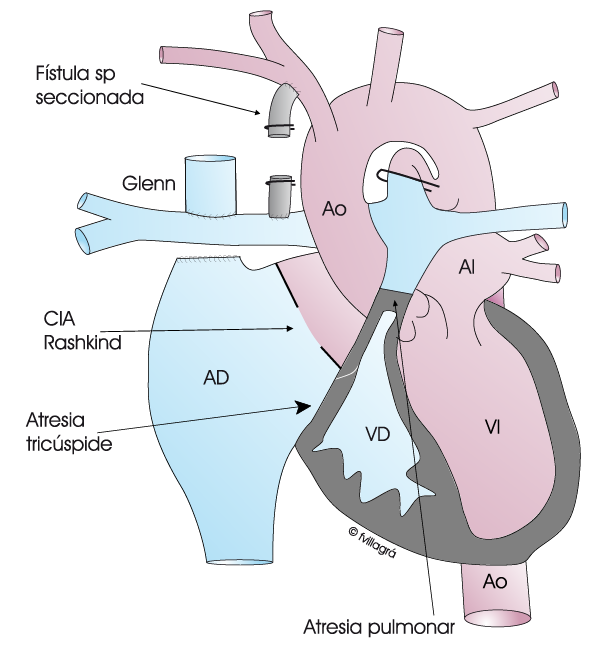
- La segunda operación se realiza en torno a los 4-6 meses de vida: se conecta la vena cava superior a la arteria pulmonar derecha para aportar sangre al pulmón (Glenn), tal como muestra la figura superior derecha. El objetivo es derivar toda la sangre sin oxígeno de la mitad superior del cuerpo a los pulmones sin pasar por el corazón. En este acto se cierra también la fistula o el stent
- La última cirugía se realiza alrededor de los tres años de vida: en esta etapa conseguimos que toda la sangre sin oxígeno pase directamente al pulmón sin pasar por el corazón derecho, puesto que conectamos la vena cava inferior a la arteria pulmonar derecha. Se denomina Fontan. Ver ventrículo único.
2. El VD y la válvula tricúspide son de buen tamaño
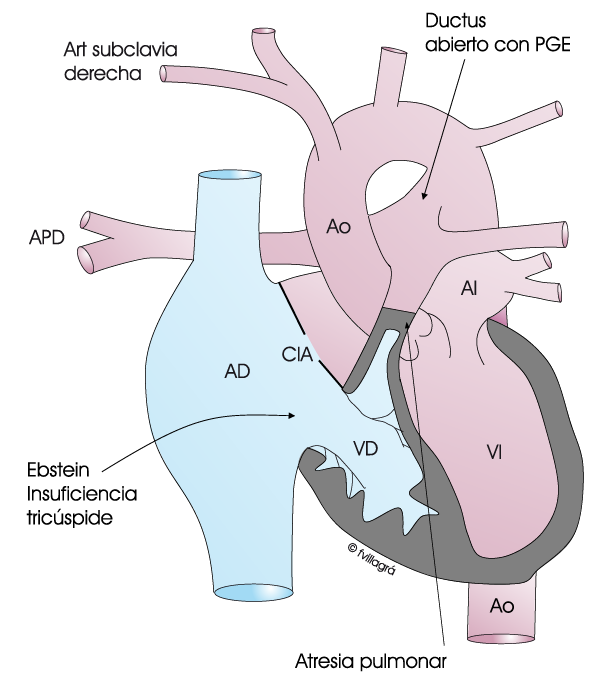
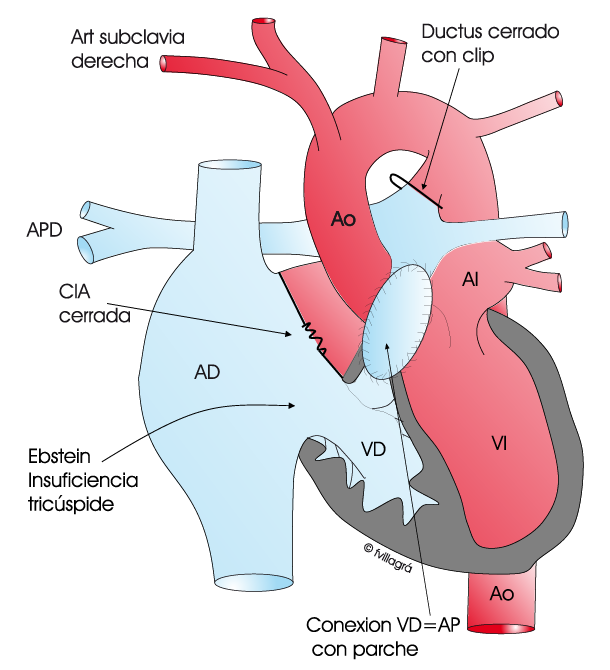
Este es el caso más favorable y está representado en la figura superior izquierda. Se procede a la conexión ventrículo derecho – arteria pulmonar mediante cateterismo terapéutico (perforación de la válvula pulmonar con radiofrecuencia y posterior angioplastia con balón +/- implantación de stent en el tracto de salida de VD, dependiendo de la anatomía), o bien mediante cirugía, cerrándose el ductus y conectándose el VD con la arteria pulmonar, (trayecto habitual de la sangre en el corazón normal) abriendo la válvula pulmonar cerrada y ampliando la salida del VD con un parche transanular tal como muestra la figura superior izquierda y derecha respectivamente, o con un conducto si no hay tronco pulmonar. Como se puede deducir, en este tipo de corrección se deja la conexión entre VD-AP abierta pero sin válvula efectiva y, por tanto, provocando insuficiencia valvular pulmonar. La CIA puede cerrarse (en los casos con VD grande o normal) o quedarse abierta (en los casos con un VD más pequeño) para servir como válvula de escape en el postoperatorio. Más adelante, cuando el VD haya crecido o se haya amoldado a la operación, puede cerrarse la CIA por cateterismo terapéutico. Si bien este tratamiento percutáneo o quirúrgico puede proporcionar una reparación “definitiva” en la edad pediátrica, los pacientes necesitarán otra cirugía en la adolescencia/edad adulta para colocar algún tipo de válvula pulmonar.
3. El VD y tricúspide tienen un tamaño intermedio entre los anteriores casos.
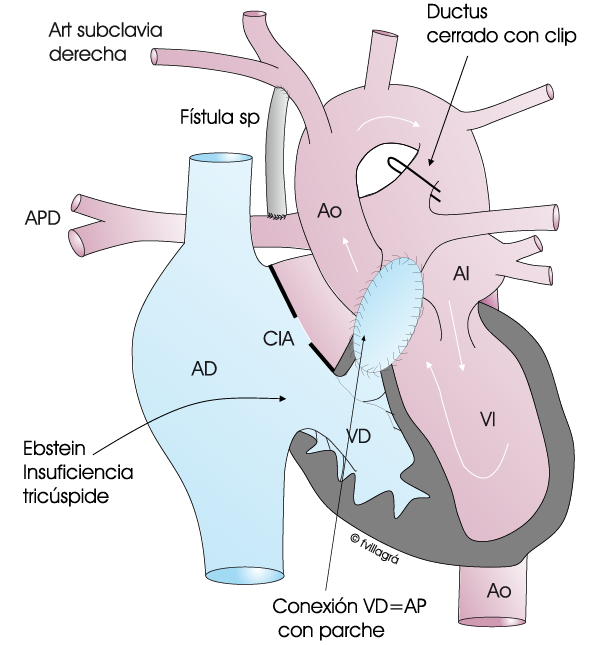
Es lo más frecuente. En estos niños no sabemos a priori si el VD servirá o no en el futuro. En estos casos procedemos a realizar inicialmente una técnica mixta de las dos anteriores: por cateterismo terapéutico (perforación de la válvula pulmonar con radiofrecuencia y posterior angioplastia con balón +/- implantación de stent en el tracto de salida de VD, dependiendo de la anatomía; e implante de stent en el ductus) o por cirugía (conexión ventrículo derecho – arteria pulmonar y realización de una fístula sistémico pulmonar) como muestran las figuras superiores. De esta forma, conectamos el VD a la arteria pulmonar (descompresión del VD) para favorecer su crecimiento y hacer llegar sangre al pulmón a través de esta conexión, y al mismo tiempo (al desconfiar de que el VD sea de suficiente tamaño y permita pasar una cantidad suficiente de sangre al pulmón) realizamos una fístula sistémico pulmonar para asegurarnos de que al menos pasa algo de sangre al pulmón. Por supuesto, la CIA queda abierta. Más adelante, si el VD crece, se procede a cerrar la fístula y la CIA con cateterismo terapéutico. Incluso en estos casos pueden ser necesarias futuras operaciones para corregir la insuficiencia valvular tricuspídea y/o implantar una prótesis valvular pulmonar o un conducto.
Si el VD no crece pero es algo más pequeño de lo normal (bipartito), se puede asociar un Glenn a la apertura del tronco pulmonar (corrección ventrículo y medio) de forma definitiva, descargando así el VD de la mitad de la sangre venosa del cuerpo, y al mismo tiempo asegurando aporte de flujo a los pulmones. Si el VD no crece y es incapaz de mandar sangre a los pulmones ni estando con la mitad de carga, se debe avanzar hacia la vía univentricular.
Tratamiento.
-
- El cateterismo terapéutico puede ser una alternativa muy buena a la cirugía en esta cardiopatía en el periodo neonatal: el aporte de flujo pulmonar se consigue por el propio ductus, que se mantiene abierto gracias a la colocación de un stent ductal, y conectando el VD a la arteria pulmonar mediante la perforación de la válvula pulmonar con una sonda de radiofrecuencia. De esta manera, y sin operación, quedan resueltos los dos principales problemas en dicho periodo (el ductus abierto proporciona flujo pulmonar adecuado, y la conexión ventrículo derecho-arteria pulmonar permite el paso de sangre hacia los pulmones y el crecimiento del propio ventrículo derecho).
- Tratamiento quirúrgico: Dependiendo del caso, puede ser superior al cateterismo a la hora de combinar múltiples técnicas, como la apertura de la conexión entre VD y AP más una fístula sistémico pulmonar y apertura de una CIA. También está indicado en:
- Cierre del ductus y/o ampliar más la conexión entre ventrículo derecho y arteria pulmonar
- Cierre de la CIA si no es factible su cierre por cateterismo terapéutico
- Reparación o reemplazo tricuspídeo
- Implante de válvula pulmonar.
Con los avances técnicos, el cateterismo terapéutico puede proporcionar en algunos casos seleccionados la reparación total sin necesidad cirugía.
Esta cardiopatía es grave y puede provocar alta mortalidad en el neonato, sobre todo en los casos con VD muy pequeño, puesto que muchos de estos niños tienen enfermo el propio músculo cardiaco y la insuficiencia de la válvula tricúspide puede ser grave hemodinámicamente. Incluso, como hemos visto, en ocasiones puede estar afectada la circulación coronaria debido a la formación de sinusoides (conexiones entre el VD y las arterias coronarias), que ensombrecen mucho más el pronóstico.
Pasado el periodo neonatal, si el VD crece, el pronóstico futuro es esperanzador y puede ser prácticamente normal. Si el VD no crece, la evolución es similar a la de los ventrículos únicos y atresias tricuspídeas.