La miocardiopatía hipertrófica es la más frecuente de las cardiopatías familiares, afectando a 1 de cada 500 personas en la población general. Consiste en un aumento del espesor del músculo cardiaco y en la mayoría de los casos se debe a alteraciones en los genes que portan la información de las propias proteínas del músculo. Existe un 50% de posibilidades de transmitir la alteración genética a cada hijo, pudiendo estos desarrollar la miocardiopatía en algún momento de su vida o permanecer como portadores sanos.
Aunque puede ocurrir en cualquier momento, existen dos etapas de la vida en que aumentan las posibilidades de desarrollar la miocardiopatía: el primer año de vida y, más frecuente, en la adolescencia. Otras patologías como las enfermedades metabólicas, neuromusculares o el Síndrome de Noonan, pueden asociar miocardiopatía hipertrófica de inicio en la infancia.
¿Cuáles son los síntomas?
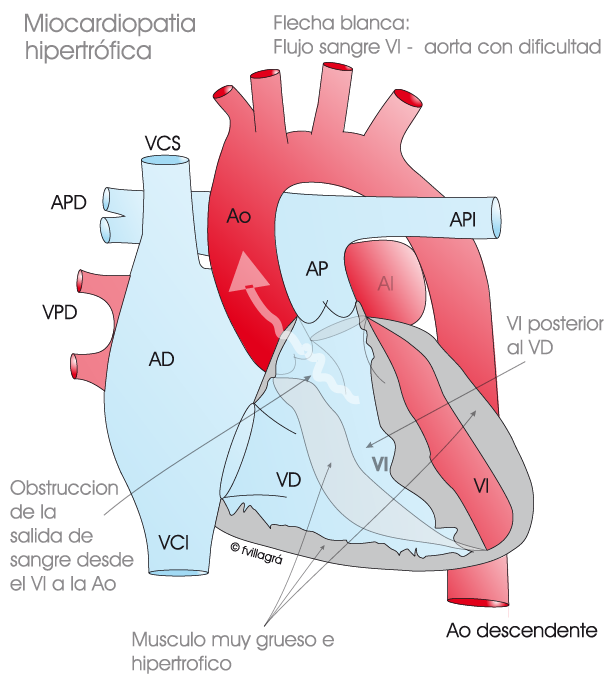
La mayoría de las personas con miocardiopatía hipertrófica están asintomáticas o tienen síntomas leves. Los síntomas suelen deberse a que el propio grosor del músculo, junto a anomalías de la válvula mitral, dificulta la salida de la sangre del corazón (miocardiopatía hipertrófica obstructiva). Un porcentaje pequeño presentará síntomas de insuficiencia cardiaca cuando el músculo no es capaz de relajarse y contraerse adecuadamente. Los síntomas de la miocardiopatía hipertrófica pueden ser sensación de ahogo, intolerancia al ejercicio, dolor torácico, mareos y síncopes. Por otro lado, el sistema eléctrico del corazón al atravesar el músculo enfermo, puede alterarse y provocar arritmias ventriculares malignas, poniendo a un pequeño porcentaje de estos pacientes en riesgo de muerte súbita.
¿Cómo se diagnostica?
Al diagnóstico de miocardiopatía hipertrófica se llega a través de la interrogación al paciente sobre sus síntomas y su historia familiar, la realización de un electrocardiograma y una ecocardiografía. Otras pruebas que complementan el diagnóstico y ayudan a la estratificación del riesgo de insuficiencia cardiaca y/o muerte súbita son la resonancia magnética cardiaca, la monitorización prolongada del ritmo cardiaco a través de holter u otros dispositivos, y la prueba de esfuerzo convencional o con consumo de oxígeno.
¿Cuándo se recomienda realizar estudio genético?
A cualquier edad, cuando el diagnóstico por ecografía es cierto o muy probable, está indicada la realización de estudio genético. El estudio genético se hace a través de una muestra de sangre y su rentabilidad en miocardiopatía hipertrófica es alrededor del 60%. Conocer la mutación causante de la miocardiopatía de un paciente permite un enfoque individualizado de su tratamiento y sus recomendaciones de vida. Por otro lado, los principales beneficiados del test genético son los familiares, ya que un estudio en cascada (empezando por los familiares de primer grado) de la variante patogénica encontrada en el caso índice, permite la identificación de familiares en riesgo de desarrollar la miocardiopatía y que precisarán seguimiento cardiológico. Los familiares que no porten la variante, podrán sin embargo ser dados de alta.
¿Cuál es su tratamiento y su pronóstico?
A día de hoy, no existe un tratamiento curativo de la miocardiopatía hipertrófica, y las terapias van dirigidas a minimizar los síntomas y prevenir la muerte súbita de pacientes en riesgo. La mayoría de los pacientes con miocardiopatía hipertrófica no necesitan ningún tratamiento. Existen medicamentos que mejoran los síntomas secundarios a la obstrucción (betabloqueantes, calcioantagonistas). Cuando persisten los síntomas obstructivos a pesar de los fármacos, está indicada la miectomía quirúrgica que consiste en cortar parte del exceso del músculo ensanchando así la salida de la sangre desde el ventrículo. La insuficiencia cardiaca en la miocardiopatía hipertrófica no tiene un tratamiento efectivo a día de hoy, aunque existen fármacos prometedores en estudio. En casos de insuficiencia cardiaca avanzada, está indicado el trasplante cardiaco, aunque es excepcional en pacientes con miocardiopatía hipertrófica.
A pesar de que el pronóstico es globalmente benigno, un aspecto muy importante del manejo de los pacientes con miocardiopatía hipertrófica es la identificación de aquellos que están en riesgo de muerte súbita. Para ello existen criterios clásicos y otros novedosos como los hallazgos en resonancia magnética o la genética. En los pacientes con riesgo alto está indicado el implante de un desfibrilador automático que identifique y trate las arritmias malignas.
