La Tetralogía de Fallot es una de las cardiopatías congénitas más frecuentes. Ver Fallot. Debido a la evolución de las técnicas quirúrgicas y un mayor control y seguimiento de estos niños, cada vez es más habitual que se hagan mayores y lleguen a la edad adulta. El objetivo es que sea en las mejores condiciones posibles, teniendo en cuenta que la “Medicina corre siempre a su favor”. Se puede estimar una supervivencia del 86% a los 30 años de la operación, pero a medida que avanzan los años, es bastante habitual que necesiten algún “retoque” y que haya que vigilar la presencia de disfunción del ventrículo derecho o de arritmias.
El posible implante de una prótesis valvular pulmonar en el momento de la operación tendría más desventajas que ventajas, pues serían necesarias múltiples reoperaciones para cambiar la prótesis por una mayor al ir creciendo el niño, y por lo tanto no se considera su implante en edades infantiles. Además, sabemos que una persona tolera bien la insuficiencia valvular pulmonar y puede vivir muchos años sin ella. Sin embargo, con el paso de los años, esta situación puede hacer que el ventrículo se dilate para recibir toda la sangre “extra” que le vuelve. Esta dilatación progresiva, al igual que cuando estiramos mucho un muelle, puede acabar provocando disfunción del músculo con pérdida de fuerza del mismo, y además puede provocar arritmias malignas.
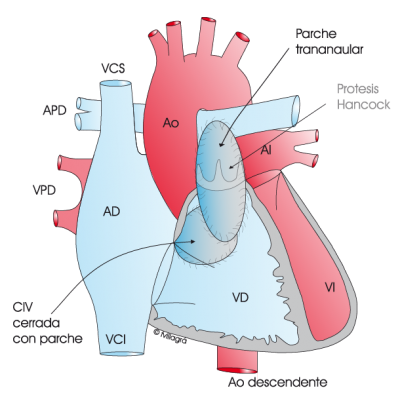
Cuando el paciente es adulto (15-30 años), puede ser necesario el implante quirúrgico de una prótesis valvular pulmonar, generalmente una prótesis valvular biológica, que no causa rechazo y evita que se tenga que administrar SINTROM de por vida, tal como muestra el dibujo superior. Sólo requiere la administración de antiagregantes (aspirina) unos 6 meses y adoptar medidas profilácticas tomando un antibiótico al ir al dentista o ante una cirugía. Esta operación es sencilla y su riesgo es muy bajo. La prótesis implantada no dura indefinidamente, pero suele estar funcionante sin problemas unos 20 años. Duran algo menos si el implante se llevó a cabo antes de los 20 años.En algunas ocasiones es posible el implante percutáneo (cateterismo) de una prótesis y evitar así la cirugía. Ver Melody. Deben cumplirse unos determinados requisitos (tamaño para que la prótesis ancle y se sujete bien, anatomía coronaria, etc…), siendo lo óptimo que al paciente le hubiese sido implantado en la infancia un conducto entre ventrículo derecho y la arteria pulmonar, técnica quirúrgica que es más bien excepcional. Cuando haya que recambiar la prótesis, se puede hacer por cirugía o por cateterismo
Otras secuelas
Otras posibles secuelas que pueden aparecer en el adulto operado de Tetralogía de Fallot en la infancia, y que hay que vigilar durante sus revisiones, son las siguientes:
1.- Reaparición de la obstrucción pulmonar en algún nivel (10-15%): Puede ser a nivel del parche transanular, conducto o también la prótesis pulmonar, si ya la tienen implantada (debido a que no tienen la capacidad de crecer), pero lo más frecuente es debido a estrecheces de las ramas pulmonares (que van a cada pulmón y no crecen como es debido).
Estas lesiones se detectan mediante ecografías en cada revisión (no por visión directa sino por datos indirectos), pero la prueba que va a dar el diagnóstico certero es la cardiorresonancia, que permite ver mejor las estructuras y las ramas pulmonares.
Para solventarlo, la mayoría de las veces es posible corregirlo con un cateterismo que amplíe la zona obstruida, incluso implantando un stent (una especie de “muelle” rígido que mantiene abierta la zona intervenida). Si no es suficiente, a veces es necesaria la reparación quirúrgica que amplíe la estrechez con un parche o cambie la prótesis valvular por otra de un tamaño más adecuado.
2.- Arritmias: Los adultos con Fallot operado pueden presentar episodios de arritmias auriculares (flutter o fibrilación) y, menos frecuentemente, taquicardia ventricular. Estas arritmias pueden provocar síncope (mareo con pérdida de conocimiento) o, muy raramente, muerte súbita. La causa de las arritmias son las cicatrices quirúrgicas, aunque la dilatación del ventrículo y aurícula derechos provocada por la insuficiencia pulmonar y tricúspide actúan como factor desencadenante.
Para detectar arritmias, los médicos preguntamos al paciente en sus revisiones cardiológicas si presentan palpitaciones o mareos. Además es necesario realizarle un ECG, y también solemos pedir un HOLTER (un ECG de 24 horas para ver el ritmo del corazón y la presencia de arritmias, incluso durante el sueño), e incluso una prueba de esfuerzo (para ver si aparecen arritmias durante el ejercicio).
A veces es necesario poner tratamiento médico para controlar dichas arritmias. Si no se controlan bien con medicación, se puede valorar la realización de un estudio electrofisiológico (un cateterismo que busca eliminar los focos de las arritmias). Y en los casos en que corre el riesgo la vida del paciente, implantamos un marcapasos o un desfibrilador.
3.- Disfunción del ventrículo derecho: Como hemos dicho al inicio, el ventrículo derecho trabaja más de lo normal por la insuficiencia valvular pulmonar y tiende a dilatarse progresivamente. Esta situación de sobrecarga del ventrículo derecho es muy bien tolerada durante la etapa infantil y juvenil, pero en edad adulta, poco a poco el ventrículo derecho alcanza una dilatación importante (haciéndose más grande, como un globo), y puede acabar por “agotarse” y no funcionar bien (disfunción del ventrículo derecho). Esta situación hace que el paciente se canse mucho más y puedan aparecer arritmias. Y lo que es peor, que la disfunción ventricular sea ya irreversible y no remita después del implante de una prótesis valvular pulmonar.
Es importante intentar no llegar a esta situación de disfunción, implantando una prótesis precozmente antes de que el ventrículo se dilate demasiado y el músculo falle. La ecocardiografía, pero sobretodo la resonancia magnética, nos proporciona información sobre el grado de dilatación o volumen de sangre del ventrículo derecho en la diástole. Se aconseja intervenir cuando dicho volumen se aproxima a 130-150 cc/m2 de superficie corporal.
Se puede realizar, además, una prueba de esfuerzo con consumo de oxígeno, porque es una forma objetiva de valorar la capacidad funcional del paciente (cómo está realmente, no sólo cómo se siente él).
4.- Dilatación de la aorta: Esto se debe a que, ya desde la etapa fetal, la aorta tiene un tamaño más grande de lo normal (puesto que pasa más sangre por ella al no poder pasar por la pulmonar). En la edad adulta la aorta puede dilatarse progresivamente. Esta situación conlleva un adelgazamiento de la pared de la aorta. Sin embargo, es extremadamente raro que sea necesaria una actuación quirúrgica, pues es infrecuente la ruptura de la pared del vaso.
Lo más importante.
No olvidar las revisiones médicas, necesarias de por vida, aunque con una frecuencia holgada en los pacientes asintomáticos. Precisamente, el hecho de que la mayoría de pacientes cursen sin síntomas es bueno, pero conlleva cierto riesgo de que los pacientes operados de Fallot se olviden de las revisiones cardiológicas.