La estenosis subaórtica fija (ESF), también llamada estenosis aórtica subvalvular localizada, se caracteriza por un estrechamiento localizado en el tracto de salida del ventrículo izquierdo por debajo de la válvula aórtica. Con frecuencia se asocia a otras malformaciones congénitas del corazón, principalmente a la comunicación interventricular, la coartación aórtica, las anomalías del canal AV (especialmente la CIA tipo Ostium Primum), el ductus arteriosus persistente o incluso cardiopatías más complejas como el ventrículo derecho de doble salida. En estos casos, puede aparecer años después del diagnóstico, o incluso de la corrección quirúrgica, de la cardiopatía congénita de base.
Ver Estenosis subaórtica, sus tipos y técnicas quirúrgicas.
Tipos anatómicos
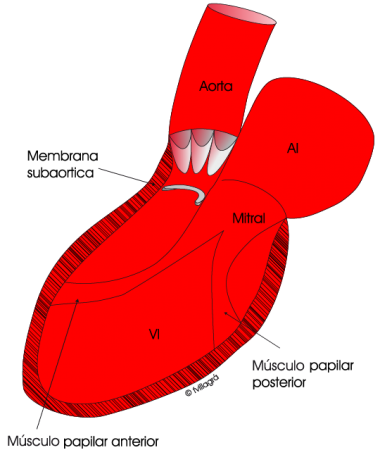
- El tipo I es la forma anatómica más frecuente. Está producido por una membrana fibrosa que encircula el tracto de salida por debajo del plano valvular aórtico, tal como muestra la figura superior.
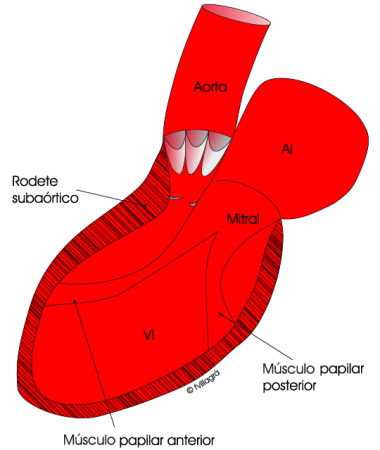
- El tipo II está formado por un rodete o collarín fibromuscular de base mucho más amplia y que habitualmente se localiza 1 cm por debajo del plano valvular, tal como muestra la figura superior.
- Con mucha menos frecuencia, la obstrucción está provocada por un estrechamiento fibromuscular difuso frecuentemente asociado a hipoplasia del anillo aórtico (estenosis tuneliforme)
- En raros casos, la estenosis subaórtica fija puede estar provocada por tejido mitral accesorio, divertículos del velo mitral anterior o protrusión de un músculo papilar anómalo.
Desarrollo y progresión
Se trata de una malformación congénita muy especial, ya que no aparece en el desarrollo embriológico del corazón y es muy poco frecuente diagnosticarla en el periodo neonatal, o incluso durante el primer año de vida. Hoy en día se considera una cardiopatía «congénita» de desarrollo postnatal. Generalmente aparece después del primer año de vida y puede tener un carácter evolutivo durante la infancia, la adolescencia o incluso la vida adulta. Durante este proceso, no sólo se incrementa la gravedad de la obstrucción, sino que incluso cambia de aspecto y carácter. Una estenosis diafragmática (membrana) puede aparecer durante los primeros años de vida, evolucionar hacia un rodete fibromuscular con los años y terminar desarrollando un componente dinámico que la hace difícilmente diferenciable de una miocardiopatía hipertrófica obstructiva. Ver miocardiopatía hipertrófica.
El desarrollo y progresión de la ESF está determinado por la presencia de fenómenos de jet (chorro de sangre a gran velocidad en la zona de estrechez) en el tracto de salida del ventrículo izquierdo. Diversos estudios geométricos y morfométricos del tracto de salida han mostrado que, comparado con los controles, los pacientes con ESF tienen:
- Tamaño más pequeño de la raíz aórtica y el tracto de salida.
- Aumento de la distancia entre la válvula aórtica y la inserción de la valva mitral anterior.
- Mayor angulación entre los ejes del tabique interventricular y de la raíz aórtica.
- Exagerado cabalgamiento de la raíz aórtica sobre el tabique interventricular.
Presentación clínica e historia natural
El curso clínico es muy variable. En niños la progresión de la obstrucción puede ser muy rápida, pero en adolescentes y adultos la progresión es mucho más lenta. Con frecuencia produce lesiones de jet sobre la válvula aórtica que se manifiesta como insuficiencia aórtica (con menos frecuencia estenosis valvular) y puede tener un carácter progresivo aún después de la reparación quirúrgica de la estenosis subaórtica. La mayoría de los pacientes no presentan síntomas, pero cuando la obstrucción es grave pueden presentar dolor precordial, síncope o falta de aire con el ejercicio.
Diagnóstico
Los hallazgos clínicos incluyen un soplo sistólico cuya intensidad es proporcional al grado de obstrucción. Si hay insuficiencia aórtica puede haber también un soplo diastólico.
La ecocardiografía visualiza la anatomía del tracto de salida del ventrículo izquierdo y las anomalías secundarias de la válvula aórtica, cuantifica el grado de hipertrofia o dilatación ventricular y valora las lesiones asociadas. Con la ecocardiografía Doppler se determina la gravedad de la obstrucción subvalvular (gradiente de presión) y el grado de insuficiencia aórtica. A veces es necesario realizar un ecocardiograma transesofágico para demostrar la membrana subaórtica. El eco tridimensional (3D) puede ser útil para caracterizar la anatomía en casos complejos.
La prueba de esfuerzo puede ayudar para la valoración de la lesión y para objetivar la repercusión funcional. Rara vez es necesario recurrir a otras técnicas diagnósticas como la cardioresonancia o el cateterismo cardiaco.
Indicaciones terapéuticas
En niños, la indicación de intervención viene determinada por la gravedad de la obstrucción. En general se acepta que la intervención está indicada cuando el gradiente de presión es mayor de 40 mmHg y/o la insuficiencia valvular aórtica es progresiva. En los adolescentes y adultos se puede ser más conservador. La necesidad de la intervención durante la vida adulta es clara cuando aparecen síntomas o disminución de la capacidad funcional en la prueba de esfuerzo. En adultos asintomáticos, la intervención puede estar indicada cuando el gradiente de presión es mayor de 50 mmHg (especialmente si existe marcada hipertrofia del ventrículo izquierdo) o cuando la insuficiencia aórtica es grave y el ventrículo izquierdo se dilata de forma excesiva. También puede estar indicada la intervención (independientemente del gradiente) cuando la fracción de eyección del ventrículo izquierdo es menor del 50-55%. En pacientes con riesgo quirúrgico bajo y morfología apropiada para la reparación, la indicación de operar es más liberal (se indica en casos más leves) que en la estenosis valvular aórtica, al no haber necesidad en la subaórtica de implantar una prótesis valvular como puede ocurrir en la estenosis valvular.
En general, se considera que la operación para evitar que la insuficiencia valvular aórtica progrese no debe ser considerada cuando la estenosis subaórtica es leve o moderada.
Tipo de intervención
- La intervención es siempre quirúrgica e implica la resección circunferencial de la membrana (Dibujo superior izquierda) o del rodete fibroso (Dibujo superior derecho) y de la base muscular a lo largo de la superficie septal izquierda Los resultados quirúrgicos son buenos, pero puede haber re-estenosis.
- En el caso de insuficiencia aórtica moderada o grave, la válvula aórtica debe ser reparada o sustituida en el momento de la cirugía.
- La estenosis subaórtica fibromuscular o tipo túnel requiere una resección más extensa o una intervención de Konno modificado, tal como muestran las imágenes superiores.
Consideraciones adicionales
- Ejercicio/deporte: los pacientes con estenosis grave deben evitar la práctica de ejercicio intenso o isométrico (trabajo de pesas) y los deportes de competición. En los pacientes con estenosis leve o moderada están permitidos los deportes, pero se recomienda realizar prueba de esfuerzo previa para el asesoramiento.
- Embarazo: Debe evitarse en la estenosis grave sintomática. En pacientes asintomáticas con estenosis grave y una prueba de esfuerzo normal el embarazo es posible, aunque polémico. Se puede contemplar la intervención quirúrgica previa al embarazo. Ver Unidad de Gestantes con Cardiopatía.
- Profilaxis de endocarditis infecciosa: La profilaxis antibiótica se recomienda en pacientes con historia de endocarditis previa y en los pacientes operados con prótesis valvular o parches de ampliación subvalvular. En los demás casos solo está indicada la profilaxis primaria (cuidados bucales, evitar la mordedura de uñas, tatuajes y pearcings). Hay que tener en cuenta que esta cardiopatía tiene mayor incidencia de endocarditis que otras, sobre todo cuando existe insuficiencia aórtica secundaria.
- Seguimiento: Dado el carácter progresivo de la obstrucción y la insuficiencia aórtica, aún después de la intervención quirúrgica, se debe mantener el seguimiento clínico de por vida en centros especializados.