Hay varias patologías que funcionalmente se engloban dentro del ventrículo único: El Ventrículo Único de doble entrada (tiene dos válvulas av, la mitral y la tricúspide), la atresia tricúspide (la válvula tricúspide no existe), la estenosis o atresia mitral (la válvula mitral es pequeña o no existe), el canal av con ventrículos disbalanceados (en que uno de ellos es hipoplásico) y las heterotaxias (síndromes complejos en que, además del corazón, están afectadas las vísceras abdominales). Todas estas patologías entran dentro de la categoría de ventrículos únicos, y a todas ellas nos referimos en este capítulo.
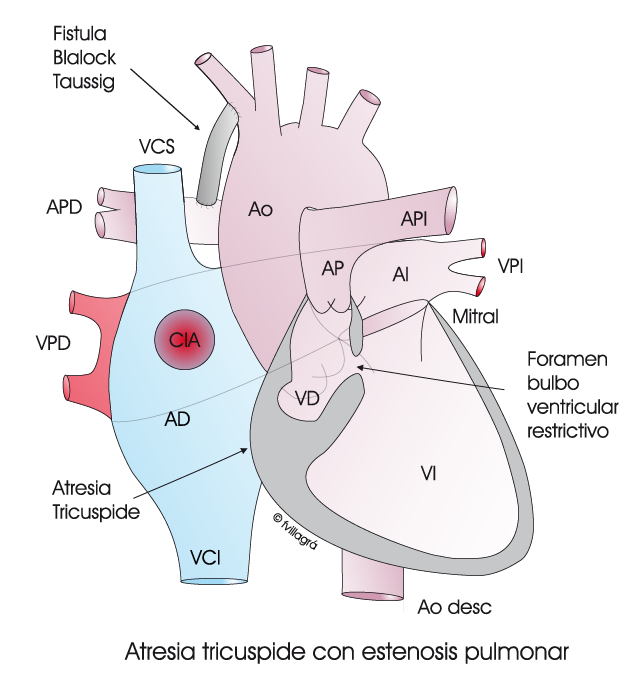
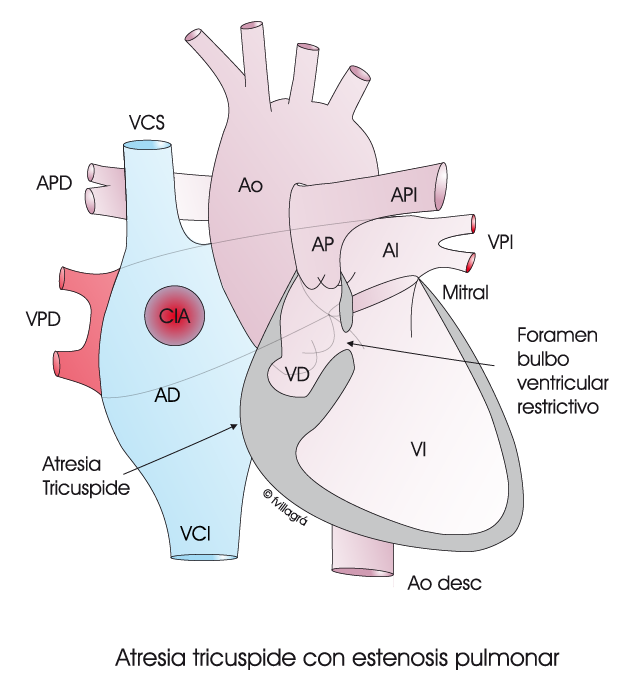
Este esquema animado representa un caso de Ventrículo Único tipo «atresia tricúspide». No hay paso de sangre a través de la válvula tricúspide y el VD es hipoplásico. Sea cual sea el tipo de ventrículo único, a todos estos niños les falta medio corazón, concretamente un ventrículo, y casi siempre el derecho, que queda reducido a una pequeña cámara, de forma que el ventrículo izquierdo (VI) se constituye en un ventrículo único, debiendo impulsar tanto la sangre no oxigenada (azul) que procede de la aurícula derecha (AD) como la oxigenada (roja) que procede de las venas pulmonares. El trabajo cardíaco es, pues, doble. Las sangres se mezclan en la aurícula izquierda y el corazón impulsa hacia el pulmón (P) y hacia todo el cuerpo (C) una sangre insuficientemente oxigenada (violeta).
Hay tres tipos fisiopatológicos de ventrículo único:
- Con isquemia pulmonar (flujo pulmonar disminuido) ante la presencia de estenosis pulmonar (EP),
- Con plétora pulmonar (flujo pulmonar excesivo) ante la ausencia de EP
- Con plétora pulmonar (flujo pulmonar excesivo) y obstrucción aórtica.
Ventrículo Único con isquemia pulmonar (flujo pulmonar disminuido) por estenosis pulmonar
En el 70% de los casos se asocia una estenosis pulmonar (EP), tal como se representa en el dibujo superior con anatomía de atresia pulmonar en que la estrechez del foramen bulboventricular equivale a la EP que disminuye el flujo que va a los pulmones y, por tanto, la oxigenación de la sangre (aumento de la cianosis), pero disminuye beneficiosamente también el trabajo del ventrículo único al disminuir el flujo que va al pulmón y que, por lo tanto, regresa de nuevo al corazón. De los tres tipos fisiopatológicos del ventrículo único, este es el mejor.
El tratamiento es quirúrgico y consiste en desviar parcial o totalmente la sangre no oxigenada que proviene de las venas cavas directamente hacia el pulmón mediante anastomosis entre las cavas y las arterias pulmonares, evitando que esta sangre pase por el corazón, que queda exclusivamente dedicado a impulsar la sangre oxigenada (roja) a todo el cuerpo. El trabajo desarrollado así es el de un corazón normal (sólo soporta una circulación, la de la sangre oxigenada) preservando su durabilidad.
Una persona puede vivir sin el corazón derecho gracias a una técnica quirúrgica que hace llegar la sangre directamente desde las venas cavas al pulmón sin el impulso procedente de un ventrículo, ya que la circulación pulmonar es un sistema de bajas presiones que permite el flujo pasivo de sangre a su través. No es una situación óptima, y posiblemente no pueda ese niño realizar deporte competitivo, pero sí llevar una vida normal o casi normal, al menos bastantes años. Posteriormente, durante la adolescencia o la edad adulta, pueden aparecer complicaciones derivadas de esta cirugía, ya que la situación ideal es tener dos ventrículos y no solo uno; estas complicaciones pueden ser leves, como las arritmias (las más frecuentes), o tan serias que lleguen a exigir trasplante cardiaco. El tratamiento quirúrgico en un ventrículo único no es curativo (el cirujano no puede crear el medio corazón que falta) pero sí proporciona al niño 1) supervivencia (si no se opera, fallece), 2) cierta calidad de vida (puede tener una vida casi normal) y 3) tiempo durante el que pueden aparecer nuevas técnicas que puedan ser aplicadas para prolongar más aún la supervivencia y la calidad de vida.
Hoy día, casi todos los grupos quirúrgicos seguimos el siguiente protocolo en el tratamiento de esta cardiopatía:
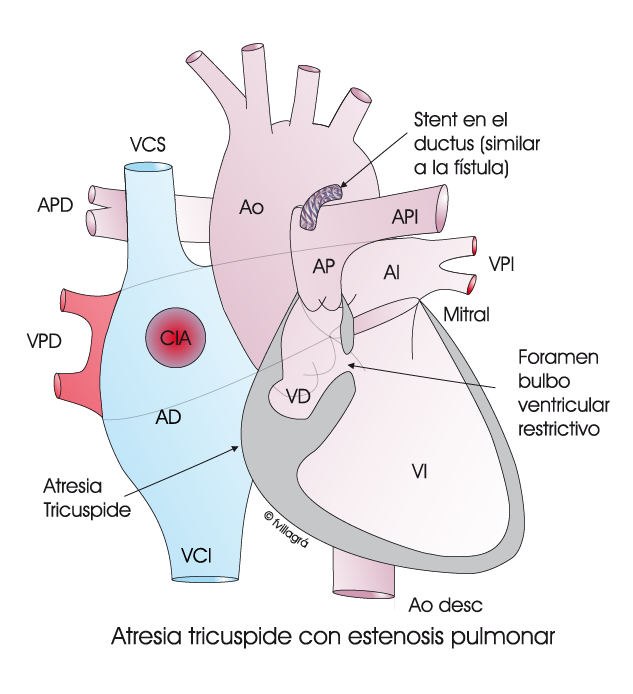
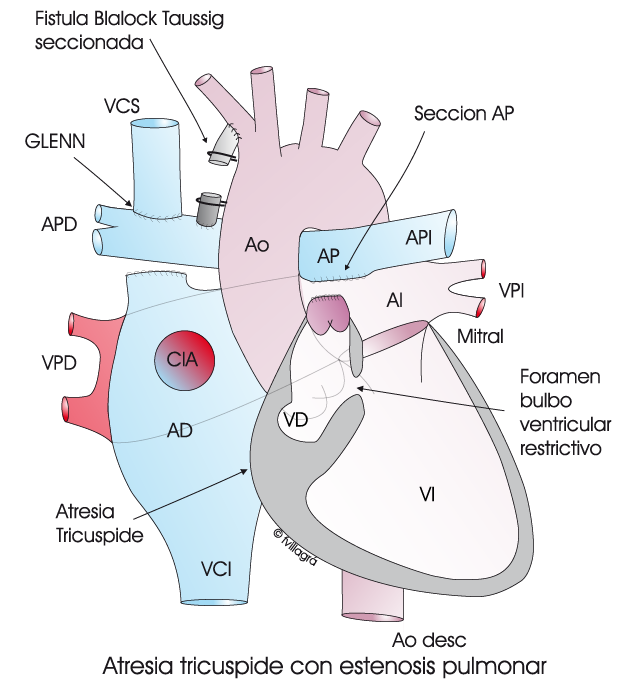
1.- Fístula sistémico-pulmonar con la técnica de Blalock-Taussig (BT) (Dibujo inferior izquierdo). Es una conexión entre una rama de la aorta y otra de la arteria pulmonar para que llegue más sangre al pulmón) si la EP y la cianosis son demasiado severas en los 1-2 primeros meses de vida. Como alternativa a la fístula, se puede indicar el implante de un stent en el ductus (Dibujo inferior derecho) . A partir de los 30 días de vida, se debe intentar evitar la realización de esta primera operación (BT) o el implante del stent ductal, y pasar directamente a realizar la segunda, que a continuación se expone.
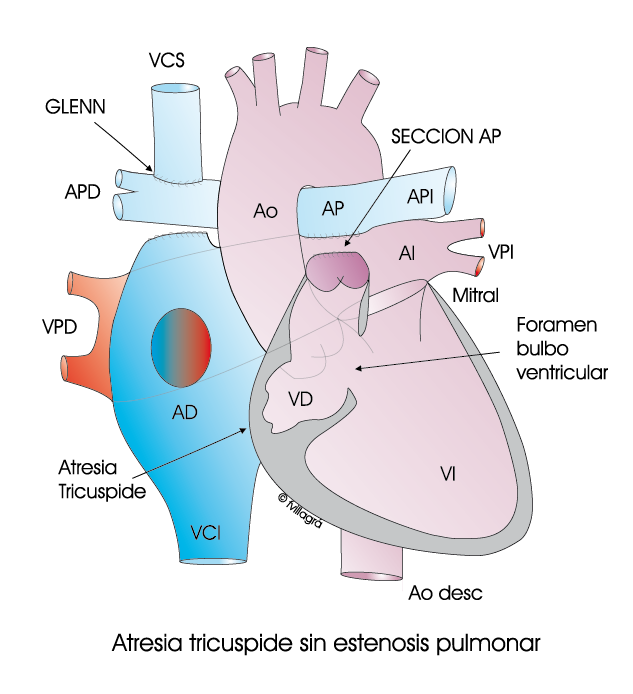
2.- Conexión vena cava superior-arteria pulmonar derecha. Glenn (Ver dibujo inferior izquierdo). La vena cava superior recoge la sangre no oxigenada que proviene de la mitad superior del cuerpo, y se hace llegar directamente a la arteria pulmonar derecha y, de ahí, al pulmón. Esta operación se realiza hacia los 4-6 meses, o antes si es preciso, de forma que esta sangre no oxigenada no pase ya por el corazón, aunque sí siga llegando a él la sangre no oxigenada que proviene de la vena cava inferior (de la mitad inferior del cuerpo) (Operación de Glenn bidireccional).
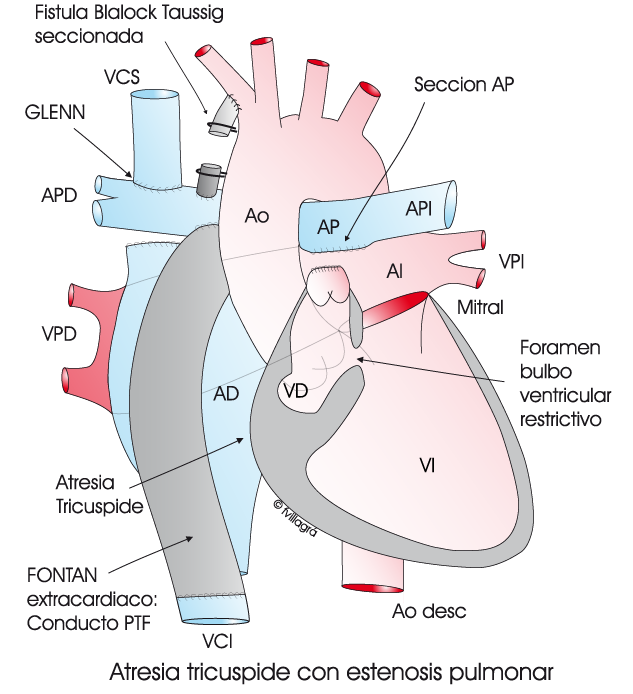
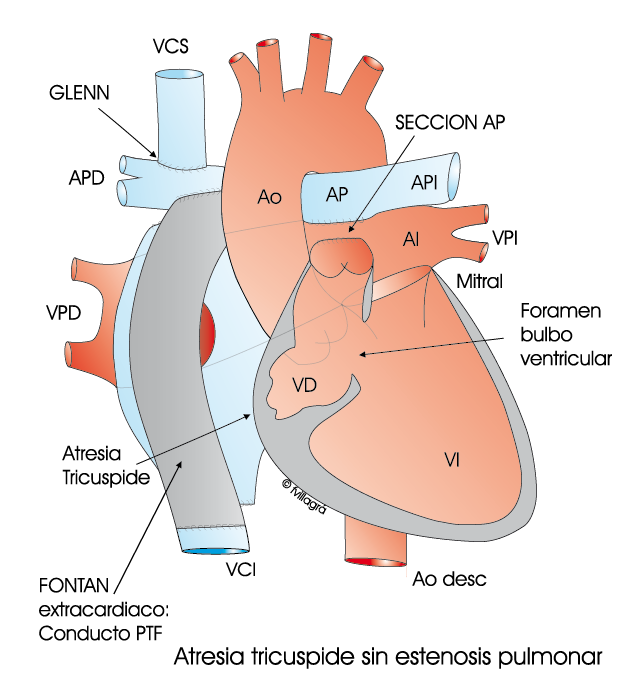
3.- Conexión vena cava inferior-arteria pulmonar. Fontan (Ver dibujo inferior derecho) que completa la anterior operación, y que se llevaría a cabo cuando el niño tenga 3 años y/o 13 Kg. (Operación de Fontan).
Ventrículo Único con plétora pulmonar y flujo pulmonar excesivo
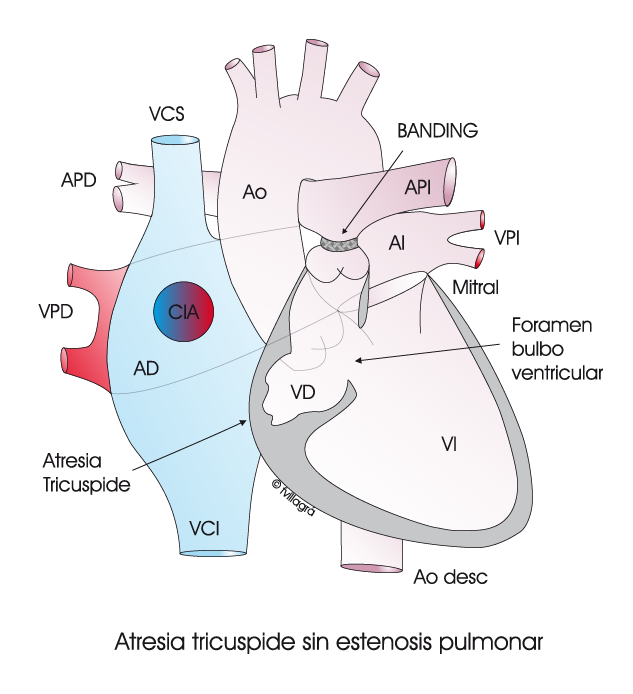
En los casos de ventrículo único / atresia tricúspide con plétora pulmonar (20% del total) en que no haya EP (Dibujo línea superior izquierdo) , la primera operación (la de la fístula sistémico-pulmonar) es sustituida obligatoriamente por la realización de un cerclaje de la arteria pulmonar o ”banding” . En estos casos no es posible evitar la primera operación, por lo que estos niños necesitan de forma obligada 3 operaciones:
1) Banding de la arteria pulmonar, técnica consistente en crear una EP artificial reduciendo el calibre de la arteria pulmonar con una cinta para que no vaya tanta sangre al pulmón, para disminuir la presión y flujo pulmonar y preparándolo para las siguientes operaciones (Dibujo línea superior derecho)
2) Glenn, desviando la sangre de la mitad superior del cuerpo hacia los pulmones (Dibujo línea inferior izquierdo)
3) Fontan, desviando la sangre de la mitad inferior del cuerpo hacia los pulmones (Dibujo línea inferior derecho).
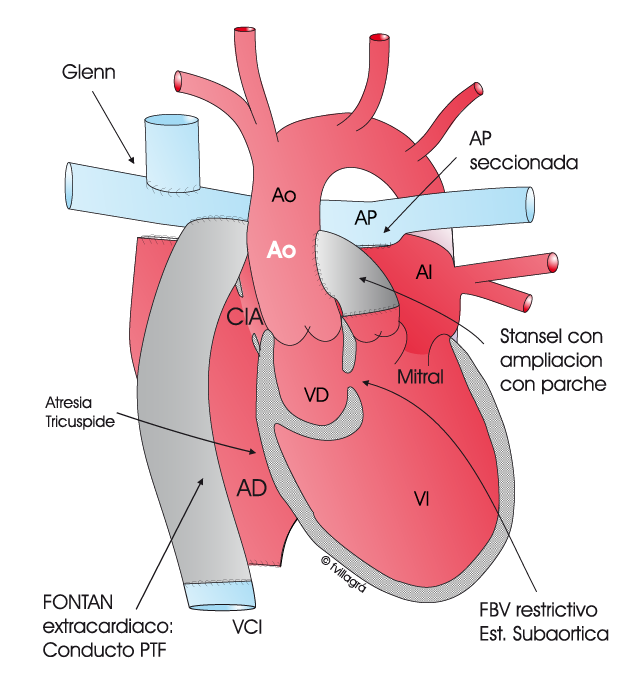
Ventrículo Único con plétora pulmonar (flujo pulmonar excesivo) y obstrucción aórtica
En los casos con plétora y obstrucción izquierda (10% de los casos), el ventrículo único lanza la sangre torrencialmente hacia los pulmones porque no hay EP protectora y, además, la otra salida de sangre que tiene el ventrículo único hacia todo el cuerpo, la aorta, está obstruida, lo que provoca 1) Insuficiencia cardiaca severa y precoz y 2) gran deterioro ventricular, afectando al único ventrículo que tiene el niño y cuyo buen funcionamiento es crucial.
Estas situaciones exigen una primera operación muy precoz (en el primer mes de vida en general) en que se controle el flujo pulmonar y se suprima la obstrucción aórtica. Las técnicas de esta primera operación son complejas, dependen de la anatomía e incluyen:
1) Resección de la estenosis subaórtica asociándola a la realización de un banding de la arteria pulmonar, o bien
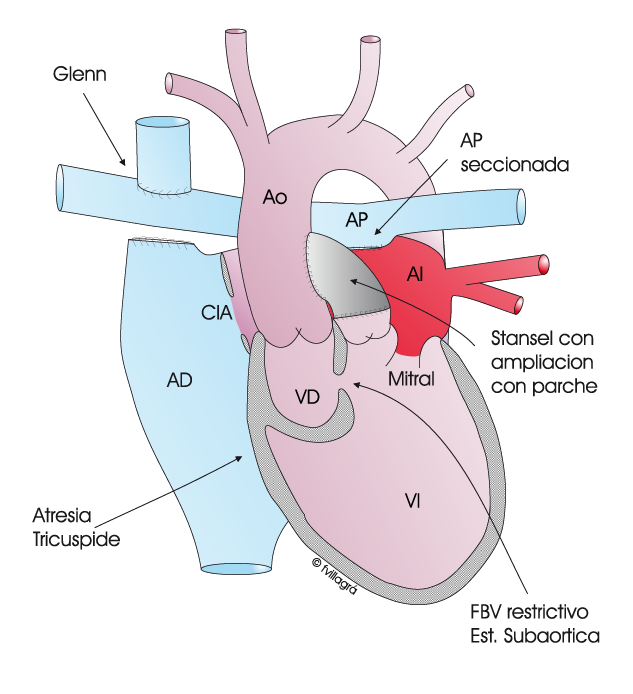
2) Realización de una técnica de Stansel asociada a una fístula sistémico-pulmonar, o bien
3) Banding (Dibujo inferior izquierdo) y posterior Glenn + Stansel precoz (Dibujo inferior central), o también
4) Norwood (si además tiene hipoplasia del arco), y otra opción sería
5) Jatene +/- banding o fístula, etc.
Posteriormente se puede realizar las dos siguientes operaciones: el Glenn y el Fontan (Dibujo inferior derecho).